2医療安全調査委員会(仮称)について
【医療死亡事故の届出】
(16)医療死亡事故の再発防止、医療に係る透明性の向上等を図るため、医療機関からの医療死亡事故の届出を制度化する。
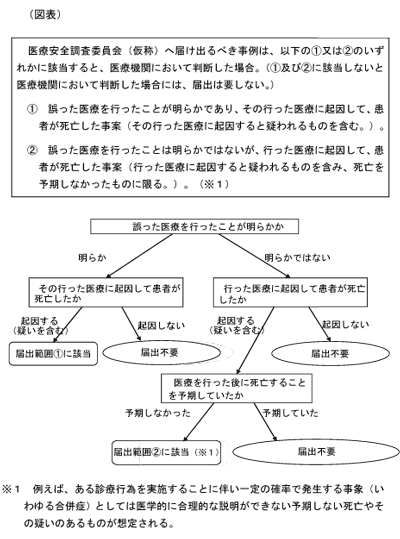
(17)届出義務の範囲については、死亡事例すべてとするのではなく、現行の医療事故情報収集等事業における届出範囲を踏まえ、図表のとおり、明確化して限定する。
(18)届出先は委員会を所管する大臣とし、当該大臣が届け出られた事例を地方委員会に連絡し、これに基づき地方委員会は調査を開始することとする。
(19)医師法第21条を改正し、医療機関が届出を行った場合にあっては、医師法第21条に基づく異状死の届出は不要とする。
(20)図表の届出範囲①は、明らかに誤った医療行為に起因して患者が死亡した事例(その行った医療に起因すると疑われるものを含む。)であり、例えば、塩化カリウムの急速な静脈内への投与による死亡や、消毒薬の静脈内への誤注入による死亡等が想定される。また、届出範囲①は、誤った医療を行ったことは明らかではないが、行った医療に起因して患者が死亡した事例(行った医療に起因すると疑われるものを含む。)であって、死亡を予期しなかったものである。例えば、ある診療行為を実施することに伴い一定の確率で発生する事象(いわゆる合併症) としては医学的に合理的な説明ができない予期しない死亡やその疑いのあるものが想定される。
(21)医療法では医療機関における医療安全管理の責任は、その管理者にあることを踏まえ、届出範囲に該当するか否かの判断及び届出は、死体を検案した医師(主治医等)ではなく、必要に応じて院内での検討を行った上で、当該医療機関の管理者が行うこととする。
(22)届出範囲に該当すると医療機関の管理者が判断したにもかかわらず故意に届出を怠った場合又は虚偽の届出を行った場合や、管理者に報告 が行われなかった等の医療機関内の体制に不備があったために届出が行われなかった場合には、医療機関の管理者に、まずは届け出るべき事例が適切に届け出られる体制を整備すること等を命令する行政処分を科すこととする。このように、届出義務違反については、医師法第21条のように直接刑事罰が適用される仕組みではない。
(23)医療機関の管理者が、医師の専門的な知見に基づき届出不要と判断した場合には、遺族が地方委員会による調査の依頼を行ったとしても、届出義務違反に問われることはない。
(24)届出の手続や調査の手順等に関する医療機関からの相談を受け付ける機能を整備する。
【地方委員会による調査】
(27) 個別事例の調査は、原則として、遺族の同意を得て解剖が行える事例について以下の手順で地方委員会の下に置かれる調査チームが行う。なお、既に遺体のない事例等についても地方委員会が必要と認める場合には調査を行う。
① まずは医療機関に診療録等の提出を求めるとともに、医療関係者や遺族等への聞き取り調査等を行う。これらの業務は、医師や看護師など医療の知識を有する者を含む事務局が中心となって行う。
② 臨床的な見解を踏まえて、解剖担当医が解剖を行って解剖結果をとりまとめる。
※ 死亡時画像診断等を補助的手段として活用することも今後の検討課題である。
③ 診療録等や解剖結果に基づき臨床医等の医療関係者がとりまとめた臨床経過の評価を基に、解剖担当医や臨床医、法律家等からなる調査チームが、死因、死亡等に至る臨床経過、診療行為の内容や背景要因、再発防止策等についての評価・検討を行い、調査報告書案をとりまとめる。
※ これらの評価・検討の際には、医学的観点からの死因究明とシステムエラーの観点を含む医療事故の発生に至った根本原因の分析を行う。(これらの評価・検討は、医療関係者の責任追及を目的としたものではない。)
※ また、評価を行う際には、事案発生時点の状況下を考慮した医学的評価を行う。(再発防止に向けて臨床経過を振り返って今後の医療の安全の向上のために取り得る方策について提案する場合は、その旨を明記した上で記載する。)
④ 地方委員会は、調査チームの作成した調査報告書案を審議の上、地方委員会の調査報告書としてとりまとめ、中央に設置する委員会及び所管大臣に提出する。同時に、地方委員会は調査報告書を遺族及び医療機関に交付し、併せて再発防止の観点から、個人情報等の保護に配慮しつつ、公表を行う。
⑤ 地方委員会(調査チームを含む。以下同じ。)には、医療機関への立入検査や診療録等の提出命令、医療従事者等の関係者からの聞き取り調査等を行う権限を付与する。ただし、医療従事者等の関係者が、地方委員会からの質問に答えることは強制されない。
⑥ 地方委員会は、個別事例の調査を終える前に、当該個別事例に関係する医療関係者や遺族等から意見を聴く機会を設けることとする。
⑦ 調査報告書のとりまとめに当たっては、地方委員会の議論によって意見の集約を図ることとなるが、議論の結果、地方委員会の委員の間で意見の合致に至らなかった場合は、調査報告書に少数意見を付記することとする。また、地方委員会の意見と当該個別事例に関係する医療関係者や遺族等の意見が異なる場合は、その要旨を別に添付することができる。
(28)調査報告書の作成に当たっては、専門用語について分かりやすい表現を用いるなど、医療関係者以外の者が理解しやすいよう十分配慮する。
(29)医療機関からの届出又は遺族からの調査依頼を受け付けた後、疾病自体の経過としての死亡であることが明らかとなった事例等については、地方委員会による調査は継続しない。(この場合には、医療機関における説明・調査など、原則として医療機関と遺族の当事者間の対応に委ねることとする。)
(30)地方委員会の事務局には、モデル事業における「調整看護師」のように、調査の業務を支えるとともに、調査開始後、調査の進捗状況等を遺族に伝えるとともに、遺族の感情を受け止め、それを地方委員会や更には医療機関と共有していく役割を担うことが必要であり、その業務を行える者(看護師等)の育成を図る。
(31)全国均一に、かつ、継続して適切な評価を行うため、評価の視点や基準についての指針等を作成するとともに、解剖担当医や臨床評価担当医等に対する研修を実施する。
【院内事故調査と地方委員会との連携】
(32)地方委員会において調査が開始された事例であっても、医療機関は医療を提供した当事者として医療安全の観点から独自に原因究明を行う責務がある。地方委員会に調査をすべて委ねるのでは、当該医療機関内における医療安全の向上に結びつかない。院内において自らも事実関係の調査・整理を行い、原因究明・再発防止策の検討等を行い、再発防止策の実施に自ら取り組むことが重要である。
(33)このため、一定の規模や機能を持った病院(特定機能病院等)については、医療法に基づき設置が義務付けられている「安全管理委員会」の業務として、地方委員会に届け出た事例に関する調査を行い再発防止策を講ずることを位置付ける。
(34)院内において調査・整理された事例の概要や臨床経過一覧表等の事実関係記録については、地方委員会が診療録等との整合性を検証した上で、地方委員会での審議の材料とする。
(35)一定の規模や機能を持った病院(特定機能病院等)については、安全管理委員会に、事故調査委員会を設置するなどして医療事故調査を行うこととし、① 当該医療機関以外の医師や弁護士など外部の委員の参画、② 調査結果の患者・家族への説明を行うこととする。なお、その具体的な運営の在り方については、引き続き検討する。また、中小病院や診療所については、自施設での医療事故調査には様々な困難があることから、その支援体制についても併せて検討する。
(36)さらに、院内の事故調査を充実させるためにも、地方委員会は、調査チームによる解剖の結果について、できる限り速やかに当該医療機関及び遺族に情報提供し、院内の調査を適切に行うための資料として活用できるようにする。
【中央に設置する委員会による再発防止のための提言等】
(37)調査報告書を踏まえた再発防止のための対応として、中央に設置する委員会は、① 全国の医療機関に向けた再発防止策の提言を行う。この際には、関連する各種学術団体と協働していく必要がある。② 医療機関における安全管理の基準の見直しなど、医療の安全の確保のために講ずべき施策について、関係行政機関に対して勧告・建議を行う。
(38)なお、医療事故の再発防止の観点からは、平成16年より財団法人日本医療機能評価機構が、医療事故情報収集等事業を実施している。この事業は、特定機能病院や国立病院機構の病院等の医療機関の参加によるものであるが、患者に有害事象が発生した事例、さらには事故には至らないインシデント(ヒヤリ・ハット)まで含めて幅広く事例の収集・分析を行っている。この収集・分析した情報を日本医療機能評価機構から中央に設置する委員会に情報提供を行うこととし、中央に設置する委員会では、地方委員会の調査報告書だけでなく日本医療機能評機構からの情報も参考として、再発防止策を検討する必要がある。
引用:医療の安全の確保に向けた医療事故による死亡の原因究明・再発防止等の在り方に関する試案
―第三次試案― 平成20年4月 厚生労働省