
―生存研医療政策研究会 試案―
はじめに
2007年4月、厚生労働省において「診療行為に関連した死亡に係わる死因究明等の在り方に関する検討会」が発足した。これまでに公表された検討内容によれば、診療行為に関連した死亡については、医師法21条による警察への届出ではなく、新たに設置される死因究明のための第三者機関へ届け出ることになる。2008年1月31日には、第三者機関への届出範囲の案が提示された。しかし届出範囲が具体的にどのような症例におよぶのかについては不明確である。
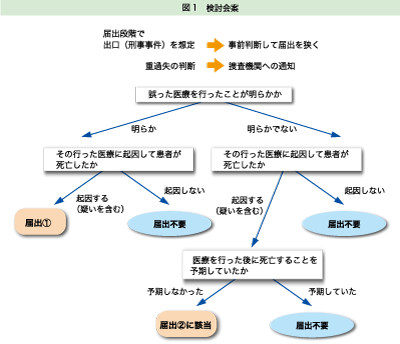
そこで、厚生労働省「診療行為に関連した死亡に係わる死因究明等の在り方に関する検討会」において検討されている届出範囲の判断の流れ図(図1)が医師の意識と合致するか否かを検討した。さらに、あるべき判断の流れ図を提案した。
第三者機関への届出に関する意識調査
診療行為に関連した死亡が疑われうる架空の20症例(表1)を記載した質問表を作成した。それぞれの症例について、診療に関わる予期しない死の原因究明を行う第三者機関が設置された後に、警察に届け出るべきか、第三者機関に届け出るべきか、届け出なくてよいのかを尋ねた。
| 1 | 先天性筋ジストロフィーで入院加療中の28歳の患者が、呼吸不全のため急死した。人工呼吸器の何らかの誤操作が疑われる。 |
| 2 | 余病のない30歳男性が、腹腔鏡下胆嚢摘出術の翌日、急変して死亡した。現時点で原因は不明である。 |
| 3 | 45歳の女性が子宮頸がんの手術の3日後に、肺血栓塞栓症により死亡した。弾性ストッキングの着用などの予防処置はしていた。また、術後の肺血栓塞栓症発症の可能性は本人および家族に説明してあり、遺族は納得している。 |
| 4 | 大腿骨頚部骨折で整形外科病棟に入院中の85歳の女性が、元旦の病院食として出された餅を誤嚥して窒息死した。 |
| 5 | 50歳男性が、胃がんの術前に右鎖骨下静脈から中心静脈カテーテルを挿入された後、血気胸で死亡した。十分なインフォームドコンセントがあったため遺族は納得している。 |
| 6 | 同上(5)のケースで。十分にインフォームドコンセントを得たと考えていたが、遺族は納得していない。 |
| 7 | 白血病に対する抗がん剤治療中の40歳女性が、白血球減少時に敗血症を発症し死亡。抗がん剤の副作用により死亡することがありうることは事前に説明されていた。 |
| 8 | 微熱と労作時の呼吸困難で外来受診した80歳の男性。肺炎と診断され入院後抗生物質の投与を開始された。翌朝、看護師の検温時、心肺停止状態で発見された。蘇生術が施されたが、死亡。急性心不全が原因と推定される。 |
| 9 | 75歳の女性が、入院した日の夜に病室で転倒した。急性硬膜下血腫を発症し、手術が行われたが5日後に死亡した。女性は、認知症で夜間徘徊癖があった。 |
| 10 | 訪問診療(月1回)と訪問看護(週2回)を受けている90歳女性が、訪問診療予定日の前日に急死し、家族から往診医に連絡があった。3日前より発熱はしていたが、血圧などは安定していた。胃瘻から抗生物質が投与されていた。 |
| 11 | 訪問診療と訪問看護を受けている90歳女性が、訪問診療予定日の前日に急死し(以上設問10と同じ)、家族から往診医に連絡がとれず、異なる医療機関の救命救急センターに搬送され、死亡が確認された。 |
| 12 | 鬱病で精神神経科病棟に入院中の40歳男性が病棟から飛び降り自殺した。 |
| 13 | 救急外来に搬送された2歳女児。細菌性髄膜炎と診断されたが、入院の翌日に死亡した。母親によると、児は入院の前日、発熱を主訴に自宅近隣の診療所を受診し、感冒の診断で総合感冒薬などを処方されていた。 |
| 14 | くも膜下出血後に経鼻胃管を挿入された50歳男性が、栄養剤注入後に肺炎を発症し、その5日後に死亡した。経鼻胃管が気管に誤挿入されていた。 |
| 15 | 45歳の男性が手術不能の肺がんと診断され、抗がん剤治療を受けたが半年後に死亡した。受診する1年前に健康診断を受けており、その時の胸部レントゲンでも肺がんの陰影が存在するが、見落とされていた。遺族は健康診断で肺がんと診断されていれば、手術ができて肺がんが治癒した可能性があったと主張している。 |
| 16 | 急性腎盂腎炎の18歳女性に、抗生物質を投与したところアナフィラキシーショックになり死亡した。救命措置は十分に行われていた。問診では、薬物アレルギーはなかった。 |
| 17 | 妊娠34週の25歳女性。帝王切開を受けたが、癒着胎盤の剥離時に大量出血して死亡した。 |
| 18 | 狭心症疑いの60歳男性が心臓カテーテル検査中に急死した。カテーテルが心臓の血管を破り、出血したことが原因と推定された。検査の危険性についてはインフォームドコンセントがなされていた。 |
| 19 | 大腸内視鏡でポリープを切除された後、特に問題なく帰宅した50歳女性が、その夜、容体が急変し、内視鏡を受けた病院に搬送された後、死亡が確認された。死因は今のところ不明。 |
| 20 | 集中治療室に急性膵炎で入院している35歳の男性に、別の患者に投与するべき抗生物質が誤って点滴された。その3日後、患者は急性膵炎による多臓器不全のため死亡した。主治医は、抗生物質の誤投与と患者の死亡には因果関係がないと考えている。 |
生存科学研究所医療政策研究会が2008年1月14日に開催したシンポジウム「診療関連死とプロフェッショナルオートノミー」の参加者に質問表を配布した。また、2008年1月20日から30日の間に、東京大学医学部付属病院、東京女子医科大学付属病院、朝日生命成人病研究所付属病院、日本医科大学付属病院、国立成育医療センター、北里研究所病院の医師、看護師、薬剤師等にも質問表(資料1;シンポジウム時配布のものに趣旨説明を加えた)を配布した。今回はそのうち、医師の回答を分析した。警察あるいは第三者機関に届出が必要とした医師の割合(%)を、それぞれ「警察届出率」あるいは「第三者機関届出率」とした。
さらに質問表の症例を、厚生労働省「診療行為に関連した死亡に係わる死因究明等の在り方に関する検討会」において提示された届出に関する判断の流れ図(図1)に基づき、第三者機関への届出の必要性をわれわれが判定を試みた。届け出るべきであると判定した症例群を「届出範囲(厚労省)」とした。第三者機関設置後においても医師法21条による警察への届出が必要と考えられる外因死の症例以外で、医師の50%以上が第三者機関へ届け出るとした症例群を「届出範囲(調査)」と定義し、「届出範囲(厚労省)」と比較検討した。
結果と考察
111名の医師から回答が得られた。今回分析した医師の回答結果の集計を図3に示す(図には参考までに、現状、医師法21条に基づく届出をするか否かの回答率も示した)。症例4、症例9、症例12は明らかに外因死であるため、この分析から除外する。
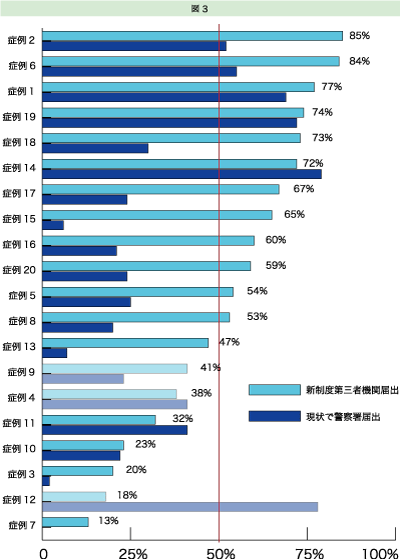
医師の50%以上が第三者機関へ届け出るとした「届出範囲(調査)」に含まれる症例は、症例1、症例2、症例5、症例6、症例8、症例14、症例15、症例16、症例17、症例18、症例19、症例20の12例であった。
症例1、症例2、症例5、症例6、症例8、症例14、症例15、症例17、症例18、症例19の合計10例を厚生労働省の届出範囲案に基づき、第三者機関に届け出るべきであると判定した。
「届出範囲(調査)」は「届出範囲(厚労省)」と概ね一致した。「届出範囲(調査)」のうち症例16および症例20は、厚生労働省の届出範囲案では第三者機関への届出は不要と我々は判断した。症例16は十分な救命措置にもかかわらず死亡した事例であり、症例20では過誤はあったものの死亡との因果関係がないからである。しかし、このような症例であっても回答した医師の過半数が第三者機関へ届け出るべきであるとした。その背景には、自らの責任による死亡でないことを第三者機関に示してもらい、遺族の納得をえようという意図が推測される。すなわち遺族との紛争を未然に防ぐ機能を第三者機関に期待していると思われる。
50%以上の医師が第三者機関へ届け出るべきとしたが、その割合が比較的低かった症例5(第三者機関届出率56%)および症例8(第三者機関届出率55%)について検討してみる。症例5は、中心静脈カテーテル挿入時の合併症による死亡である。医学的には同一の設定であるが、遺族の納得が得られていない症例6では、第三者機関届出率は85%と高率であった。つまり症例5では、遺族が納得しているため第三者機関への届出率が低くなったと考えられる。もし遺族が納得しない場合にだけ第三者機関に届け出るという制度であれば、症例5は届け出られないということも考えられる。死因を究明して以後の安全対策を講じるという目的からは、例え遺族が納得していても第三者機関への届出が必要であるが、症例5の結果からは、遺族の納得の有無に関係なく届出範囲を定めた厚生労働省案の利点が示唆される。また、症例8は、真の死亡原因は必ずしも明らかでないが、医師が急性心不全などの推定診断をした事例である。このような事例では、診断した医師の周囲がそれに疑念を抱かなければ、第三者機関への届け出から漏れうることを示唆している。
症例15は、「届出範囲(調査)」と「届出範囲(厚労省)」とで一致している。しかしながら、発端となった「胸部レントゲンの見落とし」から死亡までに1年6ヶ月が経過している。また、「見落とし」をした前医と、死亡の診断をした医師は異なる。このように発端となった医療行為から長期間経って死亡した事例、あるいは、前医の医療行為に起因した死亡である可能性のある事例をどう扱うかはさらなる検討を要すると思われる。
第三者機関の設置に伴い、診療に関連して通常予期されるような死亡についても届出義務を課せられるのではないかという危惧がある。症例3(十分な予防措置下での術後肺血栓塞栓症による死亡)と症例7(白血病に対する化学療法中の敗血症死)は、通常予期される診療に関連した死亡の典型例であるが、これら2事例が「届出範囲(調査)」にも「届出範囲(厚労省)」にも含まれなかったことは、通常の診療に伴って発生するやむをえない死亡にまで届出対象が広がるという危険性は少ないことを示唆している。
厚生労働省の流れ図に対する評価と提案
今回の調査はきわめて限られた母集団に対して行ったものではあるが、厚生労働省の届出に関する判断の流れ図は、医師の意識とほぼ一致し、概ね妥当なものと考えられた。しかし、われわれが図1にそって届出範囲を判定する中で、いくつかの問題点が挙がった。それを以下に列記する。
- 図1の発端となる事象が不明である。前段として、「診療行為に関連した死亡の疑い」を設けるべきである。
- 症例13や症例15のように前医と死亡の診断をした医師が別である場合があるため、流れ図は「医療が行われたことが明らかか」「行われた医療に起因して」など、患者を主語として受動態で記載するべきである。
- 「医療機関において判断する」としているが、誰が(主治医なのか、医療機関の管理者なのか)判断するのかが不明である。著者らは医療機関の管理者が適切であると考えている。
- 厚生労働省の流れ図のごとく「誤った医療」で篩分けをした場合、不適切であるかもしれないが誤りとは言えない事例が漏れる可能性がある。幅広く届け出て医療安全に資するという観点に立てば、「不適切な医療が行われたことが明らかか」とするべきである。
- 「行った医療」あるいは「行われた医療」という記載の場合、それが作為に限るのか、不作為も含まれるのかが明確ではない。ある医療行為を「行わない」という判断も医療行為として判断されるべきである。
- 「医療が行われた後に死亡することが予期されていたか」の場合、当該医師が予期しなければ届出されないこととなる。幅広い届出を目的とすれば、「通常予期されない」とするべきである。
なお、調査にご協力いただいた方々から、届出および第三者機関について貴重なご意見をいただいた(別掲;ご意見)。公表して、ご協力に謝したい。